Bệnh lý xuất huyết là một nhóm khó điều trị các bệnh về huyết học bẩm sinh và thứ phát di truyền, cơ sở của nó là một rối loạn của một phức hợp các phản ứng sinh vật nhằm ngăn ngừa và ngăn chặn mất máu. Những rối loạn này gây ra mối đe dọa cao cho sức khỏe và là một yếu tố nguyên nhân trong sự phát triển của một số lượng lớn các bệnh lý khác. Tổng cộng, hơn ba trăm giống loại này được đăng ký trong các nguồn y tế.
Nội dung tài liệu:
Bệnh xuất huyết là gì
Chứng xuất huyết là tên gọi chung của một số bệnh máu bẩm sinh nặng hoặc mắc phải trong trường hợp cầm máu bị suy yếu (hệ thống đông máu), được đặc trưng bởi sự phát triển của chảy máu tự nhiên hoặc nặng hoặc xuất huyết, mức độ không tương ứng với độ sâu của chấn thương.
Phân loại
Bệnh được chia thành 2 nhóm:
- Dạng chính (bẩm sinh), có đặc tính di truyền và được gây ra bởi đột biến gen. Được xác định trong thời thơ ấu.
- Bệnh lý mắc phải (triệu chứng, thứ phát) gây ra các bệnh về máu và mạch máu. Theo dữ liệu y tế chỉ định, khoảng 5 triệu người trên thế giới được chẩn đoán mắc một dạng nguyên phát của bệnh, nhưng kết hợp với xuất huyết thứ phát, bệnh lý rộng hơn nhiều.
Ngoài sự phân chia này, còn có một phân loại được sử dụng rộng rãi trong điều trị xuất huyết trong y học, được hình thành theo đó yếu tố cầm máu cụ thể bị suy yếu (mạch máu, đông máu, tiểu cầu).
Dựa trên phân loại này, ba loại bệnh cơ bản được phân biệt:
- Giảm tiểu cầu. Điều kiện đau đớn chống lại sự sụt giảm bất thường số lượng tiểu cầu - yếu tố máu trưởng thành trong tủy xương và chịu trách nhiệm cho sự đông máu trong trường hợp bị tổn thương. Nhóm này cũng bao gồm giảm tiểu cầu, được đặc trưng bởi hoạt động không đủ của chính tiểu cầu. Cả hai bệnh lý được đặc trưng bởi chảy máu bất thường. Những điều kiện này bao gồm các dạng bệnh như tăng tiểu cầu thiết yếu, ban xuất huyết giảm tiểu cầu vô căn, suy giảm chức năng tiểu cầu trong bệnh bạch cầu, xuất huyết aleukia.
- Bệnh rối loạn đông máu Tình trạng xuất huyết do suy yếu chức năng của các yếu tố chống đông máu và vi phạm các giai đoạn của đông máu. Trong số đó là bệnh Hemophilia, bệnh xuất huyết ở trẻ sơ sinh, hạ đường huyết (parahemophilia), giảm lượng prothrombin (yếu tố P) sau khi dùng quá liều thuốc làm loãng máu, DIC, hạ đường huyết, afibrinogenemia, afibrinogenemia
- Các ống dẫn tinh xảy ra trên nền của các tổn thương khác nhau của các thành mạch: viêm mạch máu xuất huyết, bệnh mạch máu, ban xuất huyết.
Nguyên nhân gây bệnh
Các nguyên nhân chính của tình trạng đau đớn là khiếm khuyết trong chức năng cầm máu, thường hỗ trợ lưu lượng máu bình thường, cầm máu và làm tan cục máu đông.
Với độ lệch định lượng hoặc định tính so với định mức, các yếu tố đông máu phát triển các bệnh lý xuất huyết.
Các loại nguyên phát (di truyền) của bệnh (huyết khối Glanzmann, bệnh máu khó đông, bệnh Randu-Osler và Stuart Prouer) được xác định bởi sự thiếu hụt bẩm sinh thường là một yếu tố.
Sự xuất hiện của các dạng thứ cấp (mắc phải) gây ra các khiếm khuyết trong một số yếu tố cầm máu, từ đó gây ra các bệnh như:
- sốt xuất huyết dưới mọi hình thức, bao gồm Ebola;
- tình trạng suy giảm miễn dịch;
- bệnh tự miễn, bao gồm lupus ban đỏ hệ thống;
- nhiễm virus;
- viêm nội tâm mạc nhiễm khuẩn;
- xơ gan, bệnh lý thận;
- thiếu vitamin cấp tính C, K
Triệu chứng và dấu hiệu
Các triệu chứng cơ bản thường gặp đối với bất kỳ loại bệnh xuất huyết nào:
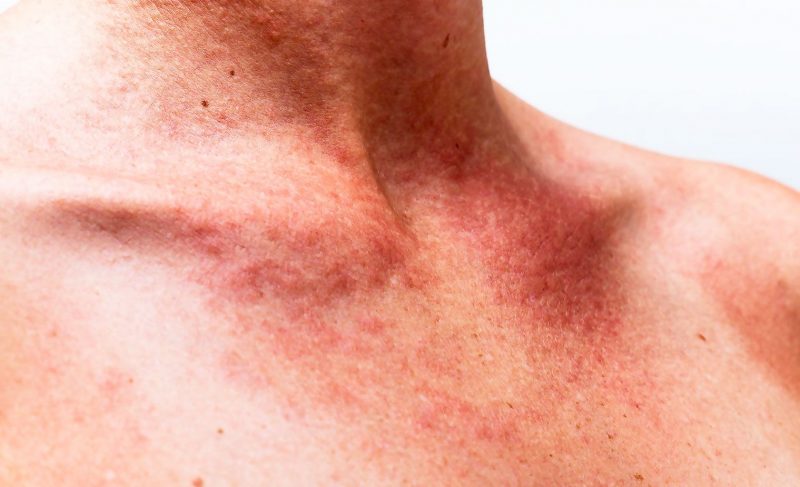
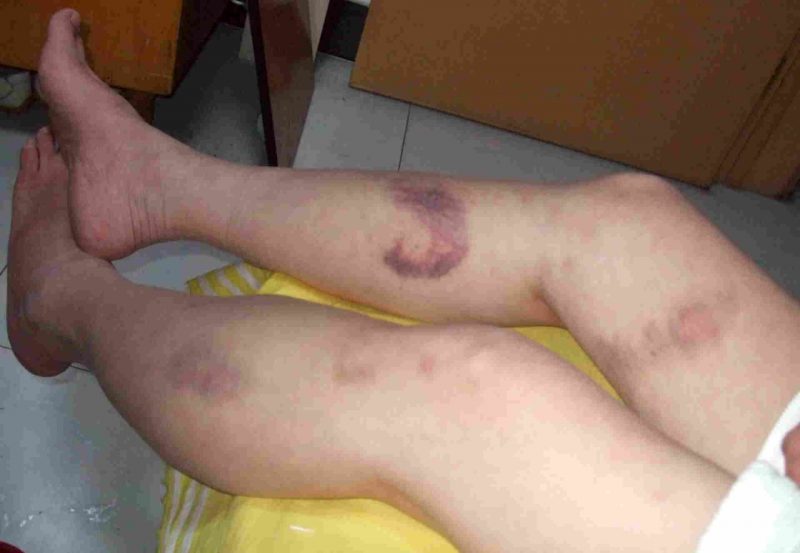
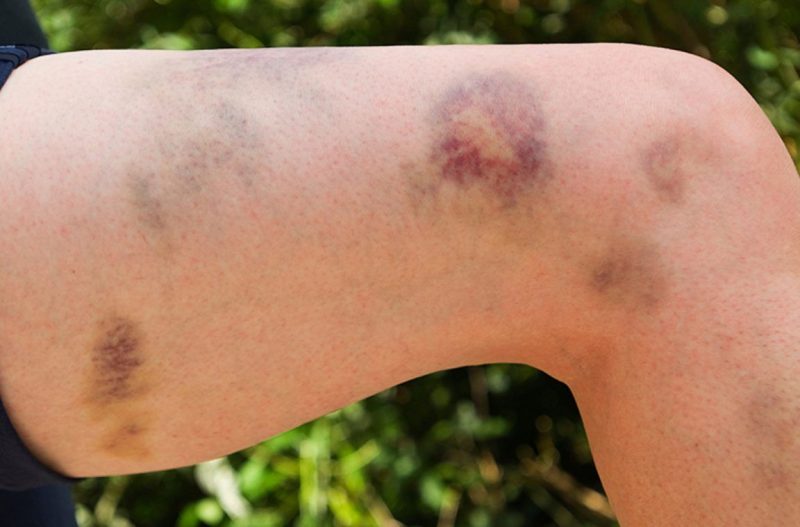
- hội chứng chảy máu gia tăng (xuất huyết), được biểu hiện bằng lặp đi lặp lại, chảy máu không ngừng trong thời gian dài với cường độ khác nhau và xuất huyết ở các bộ phận khác nhau của cơ thể và trong các mô của các cơ quan;
- thiếu máu sau phẫu thuật.
Chảy máu với các loại bệnh khác nhau được biểu hiện bằng các triệu chứng cụ thể. Cường độ của chúng được xác định bởi nguyên nhân, loại bệnh, biến chứng đồng thời và thay đổi từ xuất huyết dưới da nhỏ đến khối máu tụ mô sâu và chảy máu nghiêm trọng.
| Loại chảy máu | Loại bệnh | Triệu chứng cụ thể |
|---|---|---|
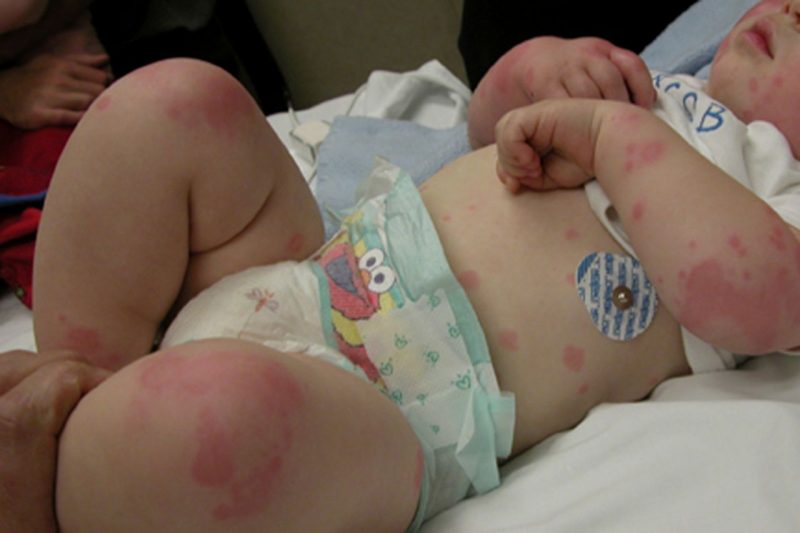
| Vi tuần hoàn (mao quản) | Bệnh lý giảm tiểu cầu, giảm tiểu cầu | • petechiae (xuất huyết chính xác) trên da và niêm mạc, bao gồm khoang miệng, mũi, bộ phận sinh dục, protein mắt, vết bầm tím, đốm đỏ và tím phát sinh do tổn thương nhẹ ở các mạch nhỏ (bóp tay, chà xát da, đo áp lực, bầm tím nhẹ); • chảy máu từ nướu, tử cung, mũi, từ lỗ sau khi nhổ răng. |
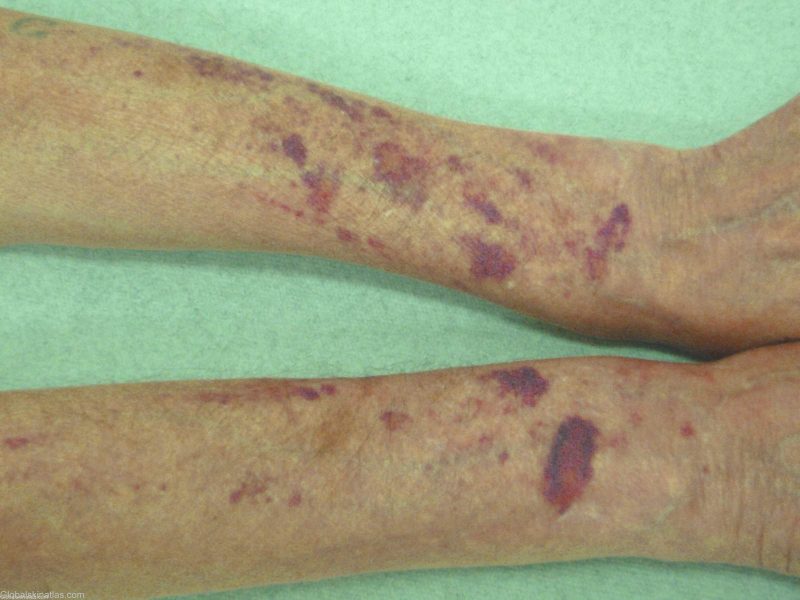
| Hematoma | Hemophilia, quá nhiều thuốc chống đông máu | • các khối máu tụ dưới da dày đặc đau đớn, chảy máu vào các khoang khớp (hemarthrosis), mô mỡ, mô sau phúc mạc; • gãy xương bất thường với vết bầm nhẹ, phá hủy xương và sụn (biến dạng xương khớp), co rút - hạn chế khả năng vận động khi co rút bất thường của gân, da, khớp do khối máu tụ lớn. |
| Huyết khối mao mạch (hỗn hợp) | Bệnh Von Willebrand, quá liều chất làm loãng máu, DIC | Sự kết hợp của các biểu hiện xuất huyết mao mạch và tụ máu |
| Vi mạch | Angiomatosis, sự mỏng manh bất thường của mao mạch trên nền tăng tính thấm của các bức tường của họ | • chảy máu cam tái phát, đôi khi được chẩn đoán ở dạ dày, phổi, ruột; • sự hiện diện của máu trong nước tiểu, phân. |
| Viêm mạch máu đỏ | Viêm ống dẫn tinh | • xuất huyết điểm nằm đối xứng, thường xuất hiện trên cơ thể và để lại các đốm sắc tố còn sót lại; • đau khớp với sưng rõ rệt; • buồn nôn, đau co thắt ở dạ dày, ruột, nôn mửa trộn lẫn với máu • tổn thương thận (đau thắt lưng, protein trong nước tiểu, bí tiểu). |
Xuất huyết dưới da và mô thường xuyên gây thiếu máu do thiếu sắt, được đặc trưng bởi:
- tăng yếu, đổ mồ hôi;
- xanh xao của da và niêm mạc;
- huyết áp thấp, lạnh;
- chóng mặt, ngất xỉu;
- tim đập nhanh.
Bệnh xuất huyết ở trẻ em cũng tiến hành với các triệu chứng đặc trưng của một loại bệnh lý cụ thể. Trẻ em có thể phàn nàn về vết bầm tím, đau khớp do sự hình thành của những vết bầm tím dày đặc trong chúng, và khó chịu ở bụng (nếu có chảy máu dạ dày hoặc ruột). Với tổn thương các mạch thận ở trẻ, màu sắc của nước tiểu thay đổi, với sự phát triển của thiếu máu, mệt mỏi rõ rệt, xanh xao của khuôn mặt được ghi nhận. Xuất huyết não cũng nguy hiểm, dẫn đến rối loạn thần kinh, quá mức, hiện tượng co giật và chậm phát triển trí tuệ.
Ở những cô gái trẻ, sự phát triển của loại này thường đi kèm với mất máu kinh nguyệt.
Chẩn đoán phân biệt
Một kế hoạch kiểm tra để chẩn đoán, xác định loại nguyên nhân và nguyên nhân có thể phát triển của nó được phát triển bởi một nhà huyết học học cùng với các chuyên gia hẹp, tùy thuộc vào loại biểu hiện bệnh lý. Đây có thể là bác sĩ thấp khớp, bác sĩ phẫu thuật mạch máu, bác sĩ phụ khoa, chuyên gia về bệnh truyền nhiễm hoặc bác sĩ chấn thương.
Đối với chẩn đoán ban đầu về bệnh lý thực hiện:
- xét nghiệm máu tiêu chuẩn và sinh hóa;
- phân nước tiểu, phân cho máu;
- coagulogram chi tiết - một phân tích rộng về một số chỉ số của đông máu, được thiết kế để xác định yếu tố nào trong hệ thống cầm máu bị suy yếu.
Dựa trên các kết quả, các nghiên cứu mở rộng được quy định để thiết lập nguyên nhân của các biểu hiện xuất huyết và phát triển các chiến thuật điều trị.
Chính trong số các thủ tục chẩn đoán:
- X quang ngực, khớp, điện tâm đồ;
- Siêu âm vùng bụng, siêu âm thận và gan;
- đâm thủng xương ức;
- Xét nghiệm Coombs (đối với bệnh lý do rối loạn miễn dịch);
- phân tích kháng thể kháng tiểu cầu;
- xác định thuốc chống đông máu lupus;
- xét nghiệm chức năng cho sự mong manh của mao mạch;
- trepanobiopsy.
Ngoài họ, bệnh nhân còn trải qua các nghiên cứu khác được khuyến nghị bởi các chuyên gia hẹp, bao gồm kiểm tra bởi một nhà di truyền học.
Chẩn đoán phân biệt là cần thiết để xác định chính xác loại diath xuất huyết, vì các dạng khác nhau của nó với các triệu chứng tương tự đòi hỏi phải sử dụng các loại thuốc cụ thể trong từng trường hợp.
Có các xét nghiệm chẩn đoán phân biệt đặc biệt dựa trên một tập hợp các triệu chứng cụ thể đặc trưng của một dạng bệnh cụ thể, chẳng hạn như chảy máu, thiếu các yếu tố đông máu, thời gian chảy máu và mức độ dễ vỡ của mao mạch.
Điều trị bệnh xuất huyết
Chiến thuật điều trị được phát triển có tính đến nguyên nhân cơ bản của bệnh, loại xuất huyết xuất huyết, mức độ nghiêm trọng của các biểu hiện bệnh lý của chảy máu.
Nếu các tình trạng đe dọa tính mạng phát triển, ví dụ như chảy máu lan rộng, xuất huyết não, DIC, bệnh nhân được khẩn cấp gửi đến bệnh viện để điều trị cầm máu chuyên sâu - biện pháp cầm máu và phục hồi lượng máu đã mất.
Trong các trường hợp khác, bệnh nhân được điều trị trong một bệnh viện đặc biệt hoặc tại nhà, cũng sử dụng các loại thuốc nhằm ngăn ngừa và nhanh chóng ngăn chặn xuất huyết.
Thuốc cơ bản:
- Với giảm tiểu cầu tự miễn, thuốc nội tiết tố, tế bào ức chế miễn dịch, plasmapheresis là bắt buộc.
- Với bệnh lý huyết khối, các loại thuốc cầm máu khác nhau được sử dụng (Tranexam, axit aminocaproic, Ethamsylate (Dicinon), Epsilon).
- Bệnh nhân bị thiếu hụt di truyền của một yếu tố đông máu cụ thể được điều trị thay thế bằng các chất cô đặc thay thế (miễn dịch, hemophile M, Coate-Dvi, immunin, aimafix D, octanine). Với bệnh máu khó đông, tiêm máu và huyết tương, hồng cầu và phức hợp chống ức chế hiện đại (Feib Tim 4 miễn dịch) được thực hiện.
- Với viêm mạch, xuất huyết tiểu cầu, thuốc chống tiểu cầu được kê đơn - tác nhân ngăn ngừa sự hình thành cục máu đông, thuốc chống đông máu để cải thiện tính chất chảy của máu và lưu lượng máu, glucocorticosteroid để ngăn chặn các hiện tượng viêm trong các mô quanh mạch máu. Thường được kê đơn thuốc chống co thắt, nootropics cải thiện chức năng não, quỹ tăng cường các thành mạch máu.
- Trong trường hợp bệnh Randu-Osler (bệnh xuất huyết mạch máu), thuốc được chỉ định để cầm máu, liệu pháp đông lạnh, thuốc làm tăng cường các thành mạch máu - vitamin K, P và C, Rutin, Vikasol.
- Với xuất huyết chống lại nền tảng của các bệnh lý đường tiêu hóa, Dicinon, thuốc chống đông máu trực tiếp, truyền NaCl, thuốc chống co thắt được sử dụng.
- Với sự phát triển của DIC, thường phát triển với nguyên nhân xuất huyết thứ phát và dẫn đến xuất huyết ồ ạt, các biện pháp khẩn cấp được thực hiện để ngăn chặn sự đông máu bên trong các mạch máu, truyền máu, tiêm heparin, ngừng sốc bằng cách sử dụng hormone, thuốc phiện và dopamine.
Nếu, do chảy máu thường xuyên, bệnh nhân mất rất nhiều máu, câu hỏi cắt bỏ lá lách (cắt lách) được giải quyết.
Hãy chắc chắn để xác định và điều trị nguyên nhân gốc rễ của bệnh - nguyên nhân dẫn đến bệnh lý xuất huyết mắc phải - dị ứng, tiêu hóa, bệnh lý gan, quá trình ung thư ở lách. Sau khi loại bỏ căn bệnh khiêu khích, xuất huyết thường giảm dần.
Biến chứng và tiên lượng
Các biến chứng thường gặp khi đi kèm là:
- thiếu máu, được loại bỏ bằng cách uống thuốc với chất sắt của thế hệ trước và tuân thủ chế độ ăn uống đặc biệt;
- tê liệt một phần gây ra bởi các khối máu tụ lớn làm chèn ép các đám rối mạch máu và thần kinh - để loại bỏ các thành phần lớn dẫn lưu, loại bỏ máu đóng cục;
- co rút khớp và cứng khớp do xuất huyết tái phát trong khoang khớp (hemarthrosis) - phương pháp điều trị bao gồm thiết lập dẫn lưu điều trị và bơm máu từ sâu răng;
- chảy máu nghiêm trọng ở các mô và khoang của các cơ quan, xuất huyết não (đột quỵ), gây nguy hiểm đến tính mạng;
- nhiễm virus viêm gan, HIV khi truyền máu.
Cường độ của bệnh tan máu bẩm sinh được xác định bởi hình thức của bệnh, tuổi, mức độ nghiêm trọng của các triệu chứng lâm sàng. Tiên lượng phần lớn phụ thuộc vào mức độ nghiêm trọng của các biến chứng biểu hiện.
Với chẩn đoán kịp thời, tiến hành trị liệu có thẩm quyền và tích cực, kết quả của bệnh là tương đối thuận lợi.Nếu bệnh lý trở nên ác tính với chảy máu nặng và biến chứng, tiên lượng có thể bị trầm cảm.
Biện pháp phòng ngừa
Các biện pháp phòng ngừa bao gồm:
- Ở giai đoạn lập kế hoạch thụ thai, một cặp vợ chồng di truyền được kiểm tra bởi một nhà di truyền học, đặc biệt nếu một trong những đối tác có người thân bị rối loạn đông máu bẩm sinh.
- Thiết lập giới tính thai nhi của một bệnh nhân đã mang thai và xác định các gen đột biến ở anh ta. Đôi khi, tốt hơn là trì hoãn việc thụ thai và, thông qua các phương pháp đã được khoa học chứng minh, làm tăng khả năng sinh con cùng giới mà bệnh lý xuất huyết ít xảy ra hơn. Vì vậy, ở một người đàn ông mắc bệnh máu khó đông, con trai có thể hoàn toàn khỏe mạnh. Một người phụ nữ có gen đột biến (người mang mầm bệnh) mong muốn có con gái.
- Kiểm tra định kỳ của trẻ em và người lớn để chẩn đoán bệnh xuất huyết càng sớm càng tốt.
- Điều trị tích cực các bệnh lý mạch máu đồng thời, các bệnh nội bộ.
- Các biện pháp nhằm tăng cường lực lượng miễn dịch (phức hợp vitamin, làm cứng, hoạt động thể chất, chế độ ăn uống hoàn chỉnh).
- Thái độ chu đáo với các loại thuốc uống, từ chối sử dụng không kiểm soát.
- Gọi ngay cho bác sĩ chuyên khoa nếu có dấu hiệu đáng lo ngại.
- Khi lập kế hoạch can thiệp phẫu thuật - tư vấn và kiểm tra bởi bác sĩ huyết học.
- Sử dụng trong truyền máu không phải là huyết tương của người hiến thông thường, mà chỉ bao gồm các yếu tố đông máu cần thiết cho lời khai, làm giảm nguy cơ làm nặng thêm quá trình bệnh lý.
Nghiên cứu về các phương pháp và phương tiện để cung cấp chăm sóc tại nhà khẩn cấp cho bệnh nhân trong quá trình chảy máu cũng rất cần thiết.