Rất ít người biết về một căn bệnh cực kỳ hiếm gặp khi các bộ phận của khuôn mặt và cơ thể bị to ra một cách không cân xứng. Ở giai đoạn đầu, sự phát triển của bệnh lý có thể bị ngừng lại, và không được điều trị, nó dẫn đến sự vi phạm các chức năng của các cơ quan nội tạng, làm giảm chất lượng và rút ngắn tuổi thọ.
Nội dung tài liệu:
Bệnh to cực là gì?
Bệnh lý phát triển với sự tiết quá nhiều hormone tăng trưởng. Ở trẻ em, anh chịu trách nhiệm tăng trưởng tuyến tính, hình thành xương, mô cơ thích hợp. Ở người trưởng thành, nó tham gia vào quá trình trao đổi chất: nó kích thích tổng hợp protein, ngăn chặn sự lắng đọng chất béo dưới da, điều chỉnh chuyển hóa carbohydrate và duy trì mức đường huyết.
Somatotropin được sản xuất bởi các tế bào của tuyến yên trên, phần phụ của não. Vùng dưới đồi duy trì mức STH bình thường, nó sản xuất hormone peptide somatoliberin và somatostatin. Thứ nhất kích thích sự tổng hợp và bài tiết STH, thứ hai ức chế.
Thông thường, nồng độ của hormone thay đổi vào ban ngày: tăng vào ban đêm, giảm vào ban ngày.
Nếu cơ chế điều hòa thất bại, lượng hormone tăng trưởng tăng mạnh, nhịp tiết ra bị phá vỡ, bệnh lý thần kinh nội tiết phát triển. Bệnh được chẩn đoán ở người lớn sau 20 năm, khi tăng trưởng thể chất kết thúc. Nó đi kèm với sự tăng sinh không cân xứng phì đại của các mô mềm, xương, các cơ quan.
Cơ chế phát triển và nguyên nhân
Trong 9 trên 10 bệnh nhân, adenoma tuyến yên hoạt động hoóc môn kích thích sự biến đổi sắc tố. Các tế bào của phần trước tăng cường nhân lên, phát triển, thoái hóa thành một khối u lành tính.Nó không còn tuân theo vùng dưới đồi, mạnh mẽ sản xuất somatotropin.
Adenoma nén, phá hủy các mô khỏe mạnh lân cận, kích thước của nó đôi khi vượt quá kích thước của tuyến yên. Sự xuất hiện của một khối u thường xảy ra trước các chấn thương sọ, nhiễm trùng thần kinh, viêm mạn tính của các cơ quan tai mũi họng. Nguy cơ phát triển rối loạn adenoma và thần kinh nội tạng tăng lên nếu gia đình đã ghi nhận các trường hợp mắc bệnh.
Ít phổ biến hơn, các bệnh lý được đi trước bởi các tiền đề khác:
- bài tiết STH ngoài tử cung do tân sinh của phổi, buồng trứng, phế quản;
- khối u vùng dưới đồi giúp tăng cường sản xuất somatoliberin.
Các nguyên nhân và triệu chứng của bệnh to cực tương tự như các biểu hiện của bệnh khổng lồ ở trẻ em và thanh thiếu niên. Tuy nhiên, ở độ tuổi sớm và trẻ, xương tiếp tục phát triển về chiều dài. Các mô, cơ quan tăng đều, tỷ lệ cơ thể, chân tay, mặt không bị xâm phạm. Trẻ em nổi bật so với nền tảng của các bạn cùng lứa tuổi với sự phát triển cao: ở trẻ gái vị thành niên, nó vượt quá 190 cm, ở trẻ trai - 2 m. Aclicgaly và gigantism hiếm khi được chẩn đoán: ở 50 người lớn và 3 trẻ em trên 1 triệu dân.
Triệu chứng và dấu hiệu
Sự xuất hiện của bệnh được báo hiệu bởi những thay đổi về ngoại hình:
- Các phần nhô ra của khuôn mặt tăng không tương xứng: lông mày, hàm dưới, xương gò má, môi, mũi.
- Không gian kẽ hở mở rộng, cắn thay đổi.
- Do sự phì đại của dây chằng, thanh quản co lại âm sắc của giọng nói.
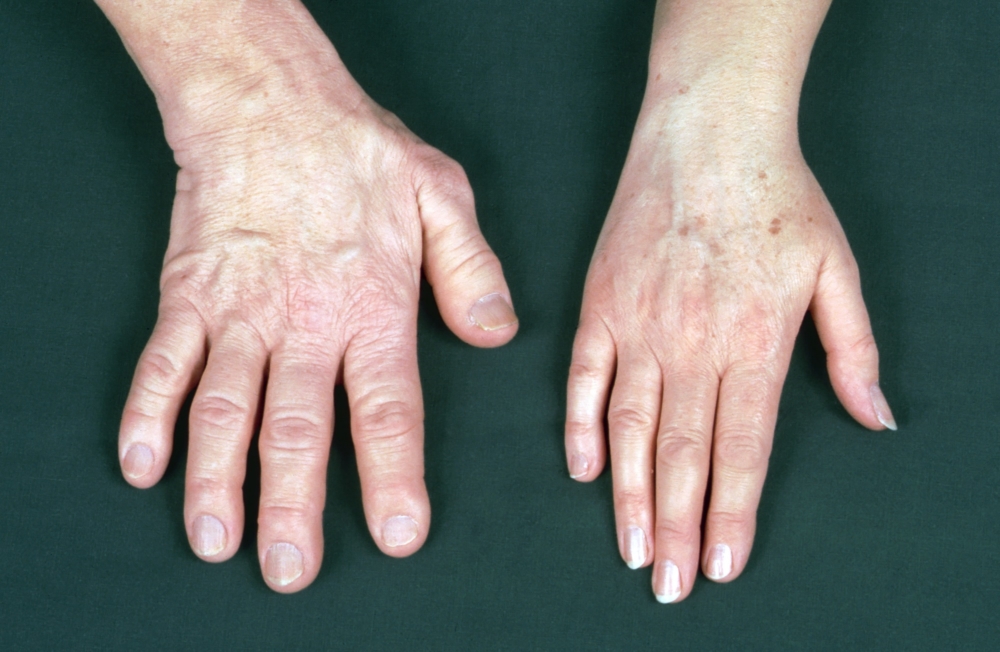
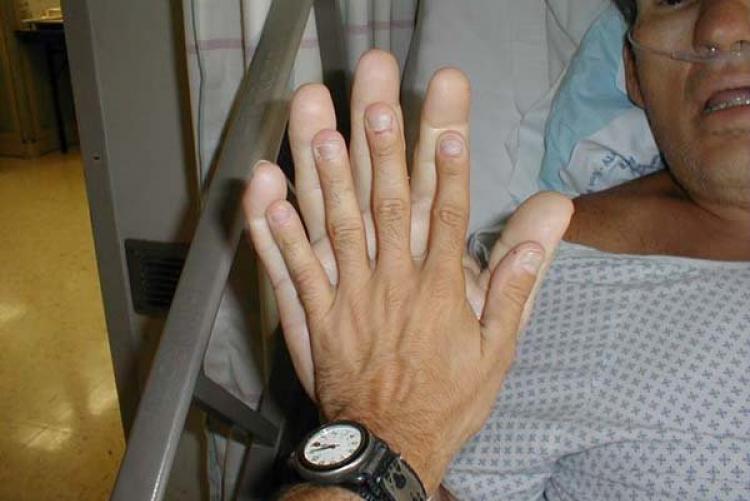
- Bàn chân, cổ tay, ngón tay dày lên, hộp sọ mở rộng. Bệnh nhân phải mang giày, quần áo cỡ 1-2 cỡ lớn hơn trước.
- Da được nén chặt, phủ các nếp gấp.
Khi khối u phát triển, chèn ép các mô thần kinh, các triệu chứng thần kinh xuất hiện và tình trạng sức khỏe trở nên tồi tệ hơn:
- năng lực làm việc giảm;
- áp lực nội sọ tăng, đau đầu, chóng mặt xảy ra;
- thị lực giảm, đôi trong mắt, chứng sợ ánh sáng phát triển;
- ngửi, nghe kém đi;
- tê tay, chân, ngón tay;
- chu kỳ kinh nguyệt ở phụ nữ đi lạc lối;
- galactorraches phát triển: sữa mẹ được tiết ra từ núm vú;
- hiệu lực giảm, ham muốn tình dục;
- đổ mồ hôi tăng cường, độ nhờn của da tăng lên do sự gia tăng số lượng và diện tích của tuyến bã nhờn, tuyến mồ hôi;
- khi sụn và mô liên kết phát triển, khả năng vận động của khớp giảm, đau khớp phát triển;
- hội chứng ngưng thở xuất hiện: ngừng hô hấp ngắn trong giấc mơ;
- huyết áp tăng.
Khi kiểm tra y tế, những thay đổi bên trong được tìm thấy: tim, tuyến giáp, thận, gan, mô cơ tăng. Bộ xương thường bị biến dạng: ngực mở rộng, khoảng trống giữa xương sườn, cột sống bị uốn cong. Một phần tư bệnh nhân bị rối loạn chuyển hóa và đái tháo đường.
Các giai đoạn của bệnh
Có 4 giai đoạn phát triển của bệnh:
- Vô sinh. Ở giai đoạn đầu, các triệu chứng bên ngoài là nhẹ. Vi phạm được phát hiện bởi lượng hormone trong máu hoặc kết quả chụp cắt lớp vi tính của não.
- Phì đại. Các triệu chứng được phát âm.
- Khối u. Adenoma làm tăng đáng kể, nén các mô, rối loạn mắt, thần kinh xảy ra.
- Cachexia là giai đoạn kiệt sức về thể chất và tinh thần.
Bệnh phát triển chậm, từ khi bắt đầu suy nội tiết cho đến khi xuất hiện các triệu chứng đầu tiên, sau 5 - 7 năm.
Biện pháp chẩn đoán
Nếu bạn nghi ngờ sự phát triển của bệnh, hãy tham khảo ý kiến bác sĩ nội tiết. Bác sĩ chẩn đoán sơ bộ trên cơ sở thay đổi bên ngoài, sờ nắn. Chẩn đoán trong phòng thí nghiệm về bệnh to cực bao gồm các xét nghiệm sau:
- Xác định mức độ STH. Máu được lấy 3-5 lần trong khoảng thời gian 20 phút. tối đa 2,5 giờ. Sau đó tính trung bình, ở người khỏe mạnh không quá 5 ng / ml.
- Xét nghiệm dung nạp glucose. Lấy mẫu máu được thực hiện đầu tiên khi bụng đói, sau đó sau khi dùng glucose, sau đó mức độ hormone tăng trưởng được so sánh. Ở bệnh nhân, nồng độ sau khi uống glucose tăng, khỏe mạnh sẽ giảm. Thử nghiệm được sử dụng trong quá trình điều trị để đánh giá hiệu quả của trị liệu.
- Định nghĩa IRF-1. Lượng chất này phản ánh khối lượng hormone tăng trưởng hàng ngày. Ở bệnh nhân, mức độ cao hơn bình thường.
Để đánh giá những thay đổi của tuyến yên, tia X của hộp sọ, MRI hoặc CT scan não được chỉ định. Nếu bệnh nhân phàn nàn về sự bất thường từ các cơ quan khác, bác sĩ nội tiết cũng chỉ định một cuộc hẹn với các bác sĩ khác với một hồ sơ hẹp: bác sĩ tim mạch, bác sĩ nhãn khoa, bác sĩ tiêu hóa.
Điều trị bệnh
Mục tiêu chính của việc điều trị bệnh to cực là làm giảm lượng hormone tăng trưởng về mức bình thường. Để làm điều này, sử dụng các phương pháp sau:
- Điều trị bằng thuốc. Bệnh nhân được kê đơn thuốc ức chế sản xuất STH: chất tương tự tổng hợp của somatostatin, chất đối kháng dopamine. Thuốc ngừng bệnh ở giai đoạn đầu khi adenoma không tiến triển.
- Can thiệp phẫu thuật. Các hoạt động được quy định với sự gia tăng nhanh chóng của khối u, suy giảm mạnh về thị lực. Sau khi loại bỏ adenoma, sự tiết hormone tăng trưởng giảm. Nếu sự hình thành đạt đến tỷ lệ khổng lồ, một hoạt động thứ hai sẽ được yêu cầu.
- Xạ trị. Phương pháp này được sử dụng khi các phương pháp điều trị trước đây không dẫn đến kết quả mong muốn hoặc can thiệp phẫu thuật bị chống chỉ định. Adenoma bị ảnh hưởng bởi các tia gamma, sự phát triển của nó dừng lại, nhưng mức độ hormone giảm xuống mức bình thường chỉ sau nhiều năm.
Đôi khi các phương pháp này được kết hợp.
Bệnh to cực khi mang thai
Trong các tài liệu y khoa có những mô tả về hơn 100 trường hợp mang thai ở những phụ nữ mắc u tuyến yên. Mang thai và sinh con thường tiến hành mà không có biến chứng. Hormon tăng trưởng không qua được nhau thai, vì vậy một em bé được sinh ra không có bệnh lý.
Câu hỏi về sự an toàn của thuốc vẫn còn bỏ ngỏ. Các bác sĩ không đưa ra khuyến nghị chung, có tính đến mức độ nghiêm trọng của tình trạng, kích thước của tân sinh. Người ta thường khuyên nên hoãn điều trị cho đến khi kết thúc thai kỳ. Tuy nhiên, phụ nữ vẫn tiếp tục dùng thuốc khi bệnh tiến triển sau khi cai. Uống thuốc không ảnh hưởng đến sự phát triển của thai nhi.
Biện pháp phòng ngừa
Nguy cơ adenoma và rối loạn nội tiết sẽ giảm nếu tuân theo các khuyến nghị sau:
- Bảo vệ đầu của bạn khỏi chấn thương, vết bầm tím.
- Điều trị nhiễm trùng và viêm mũi họng.
- Ngay lập tức xuất hiện với bác sĩ nội tiết với sự gia tăng kích thước của các chi, một sự vi phạm tỷ lệ của khuôn mặt.
Không thể hoàn toàn bảo vệ bản thân khỏi sự thất bại của hệ thần kinh.
Tiên lượng cho bệnh nhân
Với chẩn đoán sớm, điều trị thích hợp, thuyên giảm ổn định xảy ra. Sau khi loại bỏ microadenomas ở 85% bệnh nhân, hàm lượng somatotropin giảm xuống mức bình thường, ổn định ở một mức.
Trong trường hợp tiên tiến, các chức năng của tim, gan, phổi bị xáo trộn, biến chứng phát triển:
- loạn dưỡng cơ tim;
- tim, suy tuyến yên;
- tăng huyết áp, khó điều trị;
- khí phế thũng;
- loạn dưỡng gan;
- đái tháo đường;
- bệnh vú
- polyp ruột;
- u nang buồng trứng;
- u xơ tử cung;
- tăng sản tuyến thượng thận.
Sau một quá trình trị liệu hoặc phẫu thuật, bệnh nhân được theo dõi bởi một bác sĩ nội tiết, và mỗi năm anh ta được kiểm tra. Nếu không được điều trị, nguy cơ tử vong sớm sẽ tăng lên.